Choroba stłuszczeniowa wątroby. Pozornie „niewinne schorzenie’’.
Niealkoholowa choroba stłuszczeniowa wątroby (NAFLD) dotyczy milionów ludzi na całym świecie. Choroba polega na nadmiernym nagromadzeniu ciał tłuszczowych (głównie triglicerydów) w hepatocytach (komórkach wątroby). Do wątroby trafiają tłuszcze pochodzące z posiłków oraz uwolnione z zapasów w tkance tłuszczowej. W prawidłowych warunkach pochodzące z tłuszczów kwasy tłuszczowe są spalane i przekształcane w energię w mitochondriach, czyli tzw. komórkowych elektrowniach. Przy nadmiernej podaży tłuszczów dowożone do wątroby kwasy tłuszczowe ulegają nagromadzeniu.

Źródło: zdjęcie, Autor Pixabay License
Wpływ na to ma przede wszystkim nieprawidłowe żywienie (dieta bogata w tłuszcze, węglowodany, niedobór białka, małe spożycie antyoksydantów – wit.E, C, beta-karotenu i błonnika) oraz mała aktywność fizyczna. Niepokojące jest zjawisko narastania tego schorzenia u dzieci i młodzieży. Występuję ono u 53% dzieci otyłych – to naprawdę dużo. Mamy już doniesienia o występowaniu stłuszczeniowej marskości wątroby u uczniów szkół podstawowych. Może się pojawić np. u niektórych młodych, szczupłych kobiet w wyniku stosowania tabletek antykoncepcyjnych. Także, u pacjentów z łuszczycą występuje zwiększone ryzyko rozwoju niealkoholowej stłuszczeniowej choroby wątroby.
Wyróżnia się 4 stadia niealkoholowej choroby stłuszczeniowej wątroby:
- Proste stłuszczenie
- Stłuszczenie z zapaleniem
- Stłuszczenie z wrotnym włóknieniem
- Stłuszczeniowa marskość wątroby
U większości pacjentów choroba przebiega bezobjawowo (45-90%). Niekiedy mogą pojawić się nieswoiste dolegliwości: uczucie przewlekłego zmęczenia, osłabienie, obniżenie sprawności fizycznej i psychicznej, pobolewania lub dyskomfort w prawym podżebrzu. Szybkie gromadzenie się tłuszczu w komórkach wątrobowych spowodowane spożywaniem nadmiernej ilości pokarmu może powodować ból pod prawym łukiem żebrowym wynikającym z rozciągania się torebki wątroby. Stłuszczenie wątroby jest czynnikiem ryzyka rozwoju chorób układu sercowo-naczyniowego. Większość pacjentów ze stłuszczeniową chorobą wątroby umiera właśnie na serce lub udar.
Z czynników żywieniowych należy tutaj wymienić zbyt wysokie spożycie nasyconych kwasów tłuszczowych, także dieta bogata w węglowodany, zwłaszcza cukry proste oraz słodkie napoje zawierające fruktozę. Wysokie spożycie fruktozy prowadzi do hipertriglicerydemii i wątrobowej oporności na insulinę.
Innymi czynnikami są: gwałtowna utrata masy ciała (bardzo drastyczne diety, ale i nieregularność posiłków z długimi przerwami między posiłkami, niekontrolowane głodówki), celiakia, zaburzenia hormonalne (niedoczynność tarczycy, zespół policystycznych jajników). Znany jest także wpływ wielu leków: tetracyklina, cytostatyki, witamina A w nadmiarze, salicylany, duże dawki estrogenów.
Czynniki egzogenne, choroby i inne stany patologiczne, w których wystąpić może stłuszczenie wątroby.
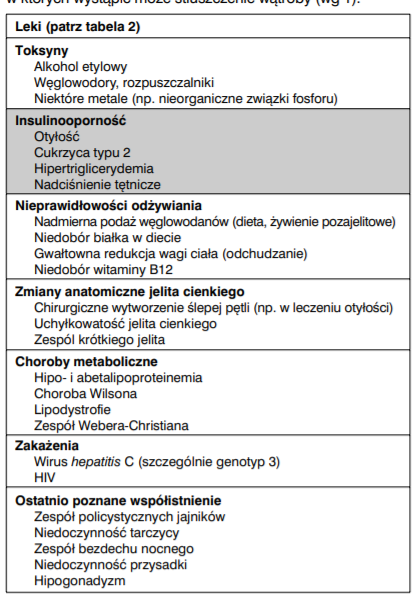
Źródło: http://www.pnmedycznych.pl/wp-content/uploads/2015/06/pnm_2013_031-037b.pdf
Diagnostyka:
Najczęściej występującą nieprawidłowością w badaniach laboratoryjnych jest wzrost aktywności ALAT i AspAT oraz GGTP we krwi. Nieprawidłowy profil lipidowy stwierdza się u 25%-75% chorych, u których można rozpoznać podwyższony poziom glukozy na czczo, różne dyslipidemie. W niektórych przypadkach stwierdza się nieprawidłowe wskaźniki gospodarki żelazem – zwiększenie żelaza i ferrytyny.
Niebezpieczna otyłość brzuszna.
Otyłość brzuszna już sama w sobie zwiększa ryzyko stłuszczenia wątroby, gdyż tkanka tłuszczowa trzewna uwalnia duże ilości kwasów tłuszczowych. Zjawisku temu sprzyja palenie papierosów oraz pobudzenie współczulnego układu nerwowego. Nagromadzenie tkanki tłuszczowej w jamie brzusznej predysponuje do zaburzeń lipidowych. Dochodzi wówczas do nagromadzenia kwasów tłuszczowych w hepatocytach. Z kolei kwasy tłuszczowe są główną przyczyną stresy oksydacyjnego, co prowadzi do powstania nadmiernych ilości wolnych rodników tlenowych, które uszkadzają różne komórki i tkanki w organizmie.
Mikroflora jelitowa.
Zmienione stosunki ilościowe i jakościowe flory jelitowej i powstające z niej endotoksyny bakteryjne docierające do wątroby drogą krwi wrotnej stymulują TNFα (białko, które m.in. pobudza wątrobę do produkcji białek ostrej fazy, w tym CRP, zwiększa insulinooporność tkanek obwodowych.). Istnienie osi jelita-wątroba powoduje, że organ ten jest najbardziej narażony na toksyny pochodzące z absorpcji jelitowej. U pacjentów z NAFLD znacznie częściej obserwuje się uszkodzenie bariery jelitowej oraz przerost bakteryjny jelita cienkiego (SIBO).
Zalecenia żywieniowe:
- Jak już wiadomo, nieprawidłowa dieta – bogata w tłuszcze i cukry proste, wręcz przeładowana węglowodanami prowadzi do zaburzeń metabolicznych, gdzie motorem jest insulina, będąca najsilniejszym czynnikiem uruchamiającym proces stłuszczenia wątroby. Odpowiednia ilość makroskładników diety (białka, węglowodany, tłuszcze) jest tutaj kluczowa. Węglowodany i cukry proste w diecie pacjentów z NAFLD powinny być znacznie ograniczone. Zaburzenia przemiany węglowodanów współistnieją z 55-70% przewlekłych chorób wątroby, ma to też związek ze zmniejszeniem wykorzystania obwodowego glukozy. Dlatego zalecona jest dieta niskowęglowodanowa (poniżej 45% energii z węglowodanów/dobę), co sprzyja redukcji masy ciała, poprawie profilu metabolicznego, zmniejsza ilość triglicerydów w hepatocytach.
- Fundamentalne jest ograniczenie spożycia energii, aby doszło do powolnej redukcji kilogramów, a tym samym ilości trzewnej tkanki tłuszczowej. Tempo chudnięcia musi być racjonalne – maksymalnie 1 kg /tydzień. Zbyt rygorystyczna dieta i za szybkie chudnięcie wiąże się z nasileniem zmian stłuszczeniowych w wątrobie.
- Warto zwrócić uwagę na ryby pochodzenia morskiego/tran, które są źródłem kwasów tłuszczowych omega-3, i które obniżają stężenie triglicerydów w surowicy krwi. Stwierdzono, że u osób dorosłych, ale i u dzieci otrzymujących te kwasy zmniejszyła się zawartość tłuszczu w wątrobie, obniżeniu uległa aktywność aminotransferazy alanininowej, poprawiła się wrażliwość na insulinę.
- Z produktów mięsnych i nabiałowych wybierać te o obniżonej zawartości tłuszczu.
- Częściej należy sięgać po warzywa (owoce zawierają więcej cukrów prostych i przez to są bardziej kaloryczne, co może powodować wzrost stężenia triglicerydów w surowicy krwi – wybieraj zatem owoce niskofruktozowe).
- Od stołu najlepiej odchodzić z lekkim poczuciem niedosytu (mniej więcej po 15 minutach zyskasz wrażenie pełnego nasycenia).
- Aktywność fizyczna powinna być regularna – regularne ćwiczenia poprawiają wrażliwość na insulinę, czyli zmniejszają insulinowrażliwość, główną przyczynę NAFLD.
Krótko podsumowując, jeśli chodzi więc o żywienie .…. wciąż panuje przekonanie, że to przede wszystkim tłuszcze generują stłuszczenie wątroby. Tymczasem są to głównie węglowodany! I to je trzeba najbardziej ograniczać w diecie.
Wykazano w badaniach wpływ połączenia aktywności fizycznej oraz suplementacji witaminą E w dawce 800 mg/dobę na obniżenie wartości enzymów wątrobowych we krwi oraz na redukcję stłuszczenia wątroby. Witamina E jako antyoksydant również działa hamująco na proces włóknienia. Inne badania potwierdziły jednak, że witamina E nie hamowała NAFLD znacznie bardziej niż sama zmiana stylu życia.
Wykazano również pozytywny wpływ sylimaryny — wyciąg z ostropestu plamistego na redukcję masy ciała, obniżenie poziomu enzymów wątrobowych czy stopień destrukcji wątroby. Podobne działanie wykazuje ekstrakt z zielonej herbaty.
Zainteresowanie NAFLD wzrosło, gdyż choroba ta staje się coraz bardziej powszechna i chociaż ma zwykle łagodny przebieg, to jednak nieleczona może prowadzić u około 20% chorobach do rozwoju marskości wątroby, w tym u około 10% do pierwotnego raka wątroby. Szacuje się, iż przyrost masy tkanki tłuszczowej o jedynie 1% powoduje wzrost zawartości lipidów w wątrobie o 104%, natomiast w tkance podskórnej – jedynie 21%. Zagrożenie jest tym większe, że u części chorych NAFLD nie objawia się w żaden charakterystyczny sposób, a wykonane próby wątrobowe są prawidłowe. Szczególną uwagę należy zwrócić na zmniejszenie stresu oksydacyjnego oraz uwrażliwienie tkanek na insulinę, która jak już wspomniałam jest najsilniejszym czynnikiem uruchamiającym proces stłuszczenia wątroby. Otyłość/Nadwaga zaostrza przebieg wszystkich schorzeń wątroby. Zrzucenie nadmiernych zapasów tkanki tłuszczowej brzusznej stanowi priorytet, ponieważ to właśnie z niej uwalniane są cząsteczki (cytokiny) o działaniu pobudzającym procesy zapalne.
Bibliografia:
- Choroba stłuszczeniowa wątroby. Mirosław Jarosz. PZWL, 2017. IŻŻ.
- Eslami L, Isazadehfar K, Karami M. The Effect of 12 weeks Regular Physical Activity and vitamin E in the treatment of non-alcoholic steatohepatitis: a pilot study. Govaresh. 2015; 20(1).
- Lavine JE, Schwimmer JB, Van Natta ML, et al. Effect of vitamin E or metformin for treatment of nonalcoholic fatty liver disease in children and adolescents: the TONIC randomized controlled trial. JAMA. 2011; 305:1659–1668.
- Niealkoholowe stłuszczenie wątroby (NAFLD) – epidemia XXI wieku. Postepy Hig Med Dosw (online), 2018; 72.
- Niealkoholowe stłuszczenie wątroby to problem nawet 9 mln Polaków. https://wyborcza.pl/TylkoZdrowie/7,137474,25507904,watroba-choruje-po-cichu.html
- Niealkoholowa choroba stłuszczeniowa wątroby – poważne zagrożenie dla zdrowia. https://ncez.pl/nauka-zrozumiala-dla-ciebie—wywiady-z-ekspertami/stluszczeniowa-choroba-watroby-cz–2—–zywienie-i-styl-zycia
- Niealkoholowa stłuszczeniowa choroba wątroby a otyłość. Andrzej Habior. Postępy Nauk Medycznych, t. XXVI, nr 5B, 2013
- Postępowanie żywieniowe u pacjenta z NAFLD. Dr hab. n. med. Waśko-Czopnik D. Współczesna dietetyka, nr 26.
- Współczesne terapie niealkoholowej stłuszczeniowej choroby wątroby. Forum Zaburzeń Metabolicznych 2018, tom 9, nr 4, 168–174.
Autor: Anna Piekarczyk
Właścicielka Poradni Dietetycznej ‘Studio Życia’ oraz ‘Dietetyka Pediatryczna’. Stale poszerza swoją wiedzę poprzez szkolenia, kursy, kontakty z zagranicznymi serwisami medycznymi, fachową literaturę. Ukończyła studia na kierunku dietetyki klinicznej w Śląskiej Wyższej Szkole Medycznej w Katowicach. Członek Polskiego Stowarzyszenia Dietetyków oraz Polskiego Towarzystwa Alergologicznego. Prowadzi poradnictwo żywieniowe w różnych jednostkach chorobowych, w szczególności specjalizuje się w diecie ubogohistaminowej, przy wielu nietolerancjach pokarmowych, alergiach, chorobach tkanki łącznej (RZS, toczeń) oraz innych jednostkach chorobowych. Autorka licznych publikacji w tematyce dietoterapii.
